 Nella nostra società ci troviamo oggi di fronte a una vera battaglia sul tema delle vaccinazioni, in un contesto ideologizzato in cui sembra impossibile rimanere estranei agli schieramenti del tutto a favore o tutto contro “i vaccini” (“pro-vax” vs “no-vax”). Questo tema, che negli ultimi mesi è stato strumentalizzato anche in ambito politico, è diventato così delicato che anche chi tenta di esprimersi in maniera non ideologica o strumentale e con riferimento a prove scientifiche può purtroppo venire posizionato da una parte o dall’altra della barricata e posto sul banco degli accusati.
Nella nostra società ci troviamo oggi di fronte a una vera battaglia sul tema delle vaccinazioni, in un contesto ideologizzato in cui sembra impossibile rimanere estranei agli schieramenti del tutto a favore o tutto contro “i vaccini” (“pro-vax” vs “no-vax”). Questo tema, che negli ultimi mesi è stato strumentalizzato anche in ambito politico, è diventato così delicato che anche chi tenta di esprimersi in maniera non ideologica o strumentale e con riferimento a prove scientifiche può purtroppo venire posizionato da una parte o dall’altra della barricata e posto sul banco degli accusati.
La Rete Sostenibilità e Salute, che al suo interno raccoglie oltre 25 associazioni (composte da medici, operatori sanitari e cittadini) che si occupano di salute da molto tempo, ritiene che per affrontare un tema complesso come quello dei vaccini sia necessario uscire dalla sfera ideologica e avviare una seria riflessione collettiva a partire dalle prove scientifiche disponibili e senza forzature. Di seguito presentiamo alcune considerazioni generali e un primo caso di concreta esemplificazione.
1. Da un punto di vista scientifico si dovrebbe evitare di proclamare verità “assolute, incontrovertibili e definitive” (ciò vale anche per scienze dure come la fisica). Da una prospettiva epistemologica è infatti considerato scientifico, a differenza degli enunciati della fede, proprio solo ciò che in linea di principio è “falsificabile” (principio di falsificazione di Popper). In questa prospettiva un serio dibattito scientifico su qualsiasi tema, incluso quello dei vaccini, non solo è lecito ma è parte del processo dialettico di costruzione e ridefinizione della conoscenza scientifica.
2. Pur con l’ovvia adesione al concetto di “vaccinazione”, riteniamo tuttavia che non abbia senso discutere di “vaccini”, come qualcosa da “prendere o lasciare” in blocco. Ogni vaccino ha un peculiare profilo di efficacia, effetti collaterali, costi e va dunque valutato in modo specifico. In un dibattito scientifico non si potrebbe né asserire che tutti i vaccini esistenti abbiano prove altrettanto solide di efficacia, sicurezza e favorevole rapporto rischi e costi/benefici, né tanto meno il contrario. Dovrebbe invece essere possibile esprimersi su ogni singolo vaccino e su ogni strategia vaccinale, come si fa per farmaci differenti, sia pure accomunati da meccanismi d’azione simili.
3. È assodato che molti vaccini hanno rappresentato per la salute dell’Umanità un passo avanti enorme. Sono presenti contestualmente:
A) molti vaccini con forti/fortissime prove di effetti positivi a livello individuale e/o di comunità di gran lunga superiori ai possibili effetti negativi e con profilo di costo- efficacia molto favorevole
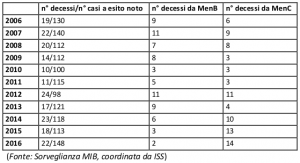
B) alcuni vaccini, o alcune strategie di implementazione, con importanti segnali di inappropriatezza se proposti a tutta la popolazione o in alcuni gruppi. Ci limiteremo a un solo esempio concreto (Scheda con allegati su vaccino antimeningococco B), perché vorremmo che in questa fase il dibattito scientifico potesse svolgersi in contesti scientifici appropriati, senza censure né sanzioni. Ciò eviterebbe sia strumentalizzazioni mediatiche che stanno compromettendo un suo civile svolgimento, sia di diffondere senza necessità nella popolazione dubbi che in sede scientifica possono trovare risposte esaurienti e, auspichiamo, consensuali.
C) anche vaccini collocabili in specifiche “aree grigie” meritevoli di ulteriori indagini, in cui le prove scientifiche a disposizione non permettono di raggiungere conclusioni solide.
Nei casi rientranti nel punto A riteniamo fondamentale promuovere la vaccinazione, in quelli del gruppo B chiediamo di poter ridiscutere con argomentazioni scientifiche le strategie d’offerta del Piano Nazionale Vaccini/PNV. Anche nei casi di rilevante incertezza (gruppo C), pensiamo andrebbe fatta salva la possibilità di ciascuno di accedere alle relative vaccinazioni, a condizioni controllate dalla Sanità pubblica, come messo in atto con merito da più Regioni. Purché sia assicurato a chi chiede di effettuarle un consenso davvero informato, sui gradi di incertezza e sulla reale entità non solo dei benefici attesi, ma anche delle reazioni avverse rilevate negli studi registrativi randomizzati controllati e dalla farmacovigilanza attiva.
Nel nostro ordinamento il consenso informato a qualunque trattamento sanitario è il fondamento della liceità dell’attività sanitaria, e rappresenta un “valore finale” (valore in sé, di rango sovraordinato) indipendente dall’esito stesso dell’atto sanitario.
Vorremmo anche portare all’attenzione scientifica alcune “aree grigie” cruciali per la salute e la sicurezza della comunità e per la sostenibilità del nostro SSN, che meriterebbero di essere chiarite attraverso ricerche realizzate con supporto istituzionale, indipendenti da sponsor commerciali e con ricercatori senza conflitti di interesse.
4. In un’ottica sistemica e di medicina centrata sulla persona non è opportuno riferirsi solo alla popolazione generale, ma è necessario ragionare su specifici gruppi di popolazione. Vi sono, infatti, alcuni vaccini che hanno mostrato in studi randomizzati su esiti clinici maggiori prove convincenti di appropriatezza per alcuni gruppi di persone (es. il vaccino antinfluenzale negli anziani cardiopatici: Udell JA et al. JAMA. 2013;310:1711-20; Donzelli A e Battaggia A. Ricerca & Pratica 2014;30:1-12), o che potrebbero essere inappropriati in alcuni specifici gruppi (es. donne nel primo trimestre di gravidanza: Zerbo O et al. JAMA Pediatr 2017;171:1711-20 e Comment).
In relazione a quanto sopra, la Rete Sostenibilità e Salute ritiene urgente:
avviare un serio dibattito all’interno della comunità scientifica sul tema dei vaccini, che consenta di superare contrapposizioni ideologiche e di presentare alla popolazione informazioni complete basate sulle migliori prove disponibili. Per ristabilire una relazione di fiducia tra comunità scientifica e cittadini è anche necessario che le informazioni fornitesiano indipendenti da interessi commerciali.
Siamo convinti che si possa promuovere la salute, così come un’offerta vaccinale con altissima adesione, solo se la cittadinanza sarà informata in modo credibile e adeguato, e sarà attiva e consapevole.
In coerenza, riteniamo opportuno che il “board” per una legge nazionale intesa a rendere obbligatorie le vaccinazioni per iscriversi a scuola, attivato dall’Onorevole Gelli (http://bit.ly/2pWmAL4) con le maggiori Società scientifiche che si occupano di vaccini e il Presidente dell’Istituto Superiore di Sanità, includa anche esperti indipendenti dalle Società scientifiche, liberi da potenziali conflitti di interesse, per affrontare nel contesto appropriato alcuni temi scientifici controversi.
Un’accelerazione su una legge nazionale che estenda l’obbligo a gran parte delle vaccinazioni incluse nel PNV sarebbe una forzatura se soffoca il confronto scientifico e gli indispensabili contributi che ne possono derivare. Ad eccezione della profilassi antimorbillo, per cui ha basi scientifiche puntare al 95% della copertura, per altri vaccini non si vedono al momento condizioni di emergenza né di urgenza tali da giustificare l’adozione di provvedimenti coercitivi. La copertura necessaria è infatti inferiore al 95% per altri vaccini (e ovviamente irrilevante per l’antitetanica), come si può verificare da documenti dell’Istituto Superiore di Sanità – All. A e Andre FE et al, Bulletin of the WHO 2008;86:140-6.
Come RSS è stato avviato un gruppo di lavoro interdisciplinare per confrontarci in merito a importanti punti controversi, su cui non va impedito il dibattito della comunità scientifica.
Ne esemplifichiamo alcuni:
1) vaccini o aspetti connessi a singole vaccinazioni che si trovano tuttora nella sopracitata “zona grigia”, meritevoli di ulteriore ricerca prima di considerarli oggetto di forte raccomandazione
2) iniziative per migliorare il sistema di sorveglianza post marketing per i farmaci in generale e i vaccini in particolare (partendo da esempi come quelli della Regione Veneto, che ha tassi di segnalazione di reazioni avverse 25-28 volte maggiori di quelli della media delle altre Regioni – v. http://bit.ly/2rf7V1Z pag. 21)
3) durata dell’immunità. Non tutti i vaccini proteggono “a vita”, per non pochi la protezione è solo di alcuni anni come ammette il PNV, che chiede ad es.:
– una rivaccinazione annuale antinfluenzale per tutti dai 50 anni
– richiami ravvicinati fino a 18 anni per vaccini anti difterite, tetano, pertosse e poliomielite, poi rivaccinazioni decennali universali per le prime tre.
– o come il documento congiunto SIF, SItI, SIP, FIMMG, FIMP, che auspica già una rivaccinazione antipertosse ogni cinque anni per gli operatori sanitari a contatto con il neonato, perché “dati recenti indicano che alcuni soggetti possono essere ritornati allo stato di suscettibilità dopo alcuni anni”.
L’implicazione è che i bambini sono già circondati da soggetti esposti ad es. alla pertosse, a partire da chi li accompagna/preleva dalla scuola.
Ciò implica che alcune strategie di implementazione andrebbero ripensate in un’ottica di lungo periodo, per evitare che per alcune malattie si sposti solo l’età di trasmissione, con rischi potenzialmente più seri per anziani e malati cronici.
4) collocare i vaccini nel più ampio contesto delle politiche di prevenzione. Dato che, a livello sistemico, le malattie infettive si manifestano per l’interazione tra un agente infettante, un ospite (e le sue difese) e un ambiente, la prevenzione dovrebbe intervenire sulle tre componenti. In quest’ottica bisognerebbe darsi priorità sia tra le vaccinazioni, sia nell’insieme degli interventi preventivi: non si possono usare “tutti i vaccini disponibili” e trascurare ad es. gli interventi sugli stili di vita con grande e documentata efficacia nel ridurre sia morbosità e mortalità per malattie infettive, sia malattie croniche e mortalità generale.
5) Non ci risultano prove comparative che la coercizione ottenga risultati migliori di altre misure di informazione credibile e ricerca del consenso e responsabilizzazione sociale [in Italia il Veneto ha tassi di copertura molto soddisfacenti (Bollettino SItI Campania 17-5-17), pur avendo sospeso l’obbligo dal 2008, fatta salva un’immediata reintroduzione in caso di necessità]. Una revisione sistematica (Ames HMR et al. Cochrane review 2017 http://bit.ly/2q6klcq) conclude che i genitori vogliono informazioni bilanciate su benefici e rischi, imparziali, chiare e specifiche per specifiche esigenze informative (gli esitanti desiderano più informazione).
Prima di generalizzare ed estendere misure obbligatorie, generando uno stato di allarme collettivo, sarebbe opportuno (e corretta applicazione di un metodo scientifico) valutare i risultati comparativi tra Regioni che hanno o no vincolato la frequenza scolastica all’esecuzione di vaccinazioni, fatta salva la possibilità di considerare la reintroduzione dell’obbligo in realtà locali dove il monitoraggio mostrasse discesa dei tassi di copertura ai livelli sopra indicati nell’All. A.
Bologna, 29 Maggio 2017
Rete Sostenibilità e Salute: chi siamo?
Siamo un insieme di associazioni che da anni si impegnano in maniera critica per proteggere, promuovere e tutelare la salute. Ogni associazione ha la sua storia e le sue specificità, ma siamo accomunati da una visione complessiva della salute e della sostenibilità.
1. Associazione Dedalo 97
2. Associazione Frantz Fanon
3. Associazione Medici per l’Ambiente – ISDE Italia
4. Associazione per la Decrescita
5. Associazione per la Medicina Centrata sulla Persona ONLUS-Ente Morale
6. Associazione Scientifica Andria
7. Centro Salute Internazionale-Università di Bologna
8. GDL Diritti Umani Psicologi del Piemonte
9. Italia che Cambia
10. Medicina Democratica ONLUS
11. Movimento per la Decrescita Felice
12. No Grazie Pago Io
13. Osservatorio Italiano sulla Salute Globale
14. Osservatorio e Metodi per la Salute, Università di Milano-Bicocca
15. People’s Health Movement
16. Psichiatria Democratica
17. Rete Arte e Medicina
18. Rete Mediterranea per l’Umanizzazione della Medicina
19. Segretariato Italiano Studenti in Medicina, SISM
20. Società Italiana Medicina Psicosomatica
21. Società Italiana per la Qualità dell’Assistenza Sanitaria, SIQuAS
22. Slow Food Italia
23. Slow Medicine
24. Vivere sostenibile
25. Giù le Mani dai Bambini ONLUS (l’organizzazione – pur non avendo sollevato obiezioni nel merito del documento – si è astenuta sul punto, in quanto l’argomento trattato esula dai suoi scopi statutari).
Media relation Rete Sostenibilità e Salute
– Email: rete@sostenibilitaesalute.it
– Sito: www.sostenibilitaesalute.it
– Pagina Facebook: Rete Sostenibilità e Salute
[gview file=”https://www.sostenibilitaesalute.it/wp-content/uploads/2017/05/Vaccini-una-discussione-oltre-le-ideologie-La-posizione-della-Rete-Sostenibilità-e-Salute-.pdf” save=”1″]
Allegato A
[gview file=”https://www.sostenibilitaesalute.it/wp-content/uploads/2017/05/Allegato-A-Salmaso-ISS-su-Coperture-necessarie-per-Herd-immunity.pdf” save=”1″]

 COMUNICATO STAMPA DEL 29 MAGGIO 2017
COMUNICATO STAMPA DEL 29 MAGGIO 2017